Клексан®
Реєстраційний номер: UA/7181/01/01
Імпортер: ТОВ "Санофі-Авентіс Україна"
Країна: УкраїнаАдреса імпортера: Україна, 01033, м. Київ, вул. Жилянська, 48-50А
Форма
розчин для ін'єкцій, 10 000 анти-Ха МО/1 мл, № 2: по 0,8 мл у шприц-дозі із захисною системою голки, по 2 шприц-дози у блістері, по 1 блістеру в картонній коробці
Склад
1 мл розчину містить 10 000 анти-Ха МО, що еквівалентно 100 мг еноксапарину натрію; 1 шприц-доза містить 8000 анти-Ха МО/0,8 мл, що еквівалентно 80 мг еноксапарину натрію
Виробники препарату «Клексан®»
Країна: Франція
Адреса: 180 рю Жан Жорес 94700 МЕЗОН-АЛЬФОР, Франція
Інструкція по застосуванню
для медичного застосування лікарського засобу
КЛЕКСАНТ
(CLEXANEТ)
Склад
діюча речовина: еноксапарин;
1 мл розчину містить 10 000 анти-Ха МО, що еквівалентно 100 мг еноксапарину натрію;
1 шприц-доза містить 8000 анти-Ха МО/0,8 мл, що еквівалентно 80 мг еноксапарину натрію;
допоміжні речовини: вода для ін'єкцій.
Лікарська форма. Розчин для ін'єкцій.
Основні фізико-хімічні властивості: безбарвний або блідо-жовтого кольору, прозорий розчин.
Фармакотерапевтична група. Антитромботичні засоби. Група гепарину.
Код АТХ В01А В05.
Фармакологічні властивості.
Фармакодинаміка.
Еноксапарин є низькомолекулярним гепарином, у якого антитромботична та антикоагулянтна активність стандартного гепарину не пов'язані між собою. Йому властиве більш високе співвідношення анти-Ха до анти-ІІа (антитромбінової) активності. Для еноксапарину співвідношення цих двох видів активності становить 3,6.
Як і для стандартного гепарину, анти-Ха та анти-ІІа активність еноксапарину обумовлена його впливом на антитромбін.
У профілактичних дозах він не чинить значної дії на активований частковий тромбопластиновий час (АЧТЧ).
На піку активності лікувальних доз АЧТЧ може в 1,5−2,2 раза перевищувати контрольний час. Це подовження вказує на залишкову антитромбінову дію.
Лікування гострого інфаркту міокарда з підйомом сегмента ST, у комбінації з тромболітичним засобом, у пацієнтів, у яких проводиться подальше перкутанне коронарне втручання, а також у пацієнтів, яким ця процедура не проводиться. У великому багатоцентровому клінічному дослідженні 20479 пацієнтів з гострим інфарктом міокарда з підйомом сегмента ST після того, як вони отримали фібринолітичну терапію, були рандомізовано розподілені на групи для отримання або еноксапарину у вигляді болюсної внутрішньовенної ін'єкції 3000 анти-Ха МО, слідом за якою негайно підшкірно вводили дозу 100 анти-Ха МО/кг, потім проводили підшкірні ін'єкції по 100 анти-Ха МО/кг кожні 12 годин, або для введення внутрішньовенного нефракціонованого гепарину у вигляді болюсної ін'єкції 60 МО/кг (максимум 4000 МО) з подальшою постійною інфузією в дозі, що була скоригована залежно від показника АЧТЧ. Підшкірні ін'єкції еноксапарину застосовували до виписки зі стаціонару або протягом максимум 8 діб (у 75 % випадків не менше 6 діб). Половині пацієнтів, які отримували гепарин, препарат вводили не менше 48 годин (у 89,5 % випадків ≥ 36 годин). Усі пацієнти також отримували аспірин протягом не менше 30 діб. Дозу еноксапарину для пацієнтів віком ≥ 75 років відкоригували: 75 МО/кг у вигляді підшкірної ін'єкції кожні 12 годин без початкової болюсної внутрішньовенної ін'єкції.
У ході дослідження у 4716 (23 %) пацієнтів було проведено перкутанне коронарне втручання на тлі антитромботичної терапії із застосуванням замаскованих досліджуваних препаратів. Пацієнти не отримували додаткову дозу, якщо з моменту останньої підшкірної ін'єкції еноксапарину до роздування балона пройшло менше 8 годин, або ж отримували болюсну внутрішньовенну ін'єкцію еноксапарину у дозі 30 анти-Ха МО/кг, якщо з моменту останньої підшкірної ін'єкції еноксапарину до роздування балона пройшло більше 8 годин.
Еноксапарин дав змогу значно зменшити частоту подій первинних кінцевих точок (комбінована кінцева точка, що включає в себе рецидив інфаркту міокарда та смерть з будь-якої причини протягом 30 діб після включення у дослідження: 9,9 % в групі еноксапарину порівняно з 12 % у групі нефракціонованого гепарину (зниження відносного ризику - 17 % (р<0,001)). Частота рецидиву інфаркту міокарда була значно нижча в групі еноксапарину (3,4 % порівняно з 5 %, р<0,001, зниження відносного ризику - 31 %). Частота летальних випадків була нижча в групі еноксапарину, однак різниця між групами не була статистично достовірною (6,9 % порівняно з 7,5 %, р=3D0,11).
Позитивний вплив еноксапарину на первинну кінцеву точку був постійним у підгрупах (вік, стать, локалізація інфаркту міокарда, діабет або інфаркт міокарда в анамнезі, тип призначеного фібринолітичного препарату та проміжок часу між появою перших клінічних ознак та початком лікування).
Еноксапарин продемонстрував значну перевагу порівняно з нефракціонованим гепарином з точки зору первинної кінцевої точки ефективності як у пацієнтів, які перенесли коронарну ангіопластику протягом 30 діб після включення у дослідження (10,8 % порівняно з 13,9 %, зниження відносного ризику на 23 %), так і у пацієнтів, яким коронарну ангіопластику не проводили (9,7 % порівняно з 11,4 %, зниження відносного ризику на 15 %).
Частота виникнення великих кровотеч протягом 30 діб була значно вищою в групі еноксапарину (2,1 %) порівняно з групою гепарину (1,4 %). Частота шлунково-кишкових кровотеч була вища в групі еноксапарину (0,5 %), ніж в групі гепарину (0,1 %), тоді як частота внутрішньочерепних крововиливів в обох групах була однаковою (0,8 % у групі еноксапарину порівняно з 0,7% у групі гепарину).
Аналіз комбінованих кінцевих точок, за допомогою яких визначали загальну клінічну користь, показав статистично значущу перевагу (р<0,0001) еноксапарину над нефракціонованим гепарином: зниження відносного ризику на 14 % на користь еноксапарину (11 % порівняно з 12,8 %) для комбінованої кінцевої точки смерть, рецидив інфаркту міокарда або велика кровотеча (критерії ТІМІ) протягом 30 діб і 17 % (10,1 % порівняно з 12,2 %) для комбінованої кінцевої точки смерть, рецидив інфаркту міокарда або внутрішньочерепний крововилив протягом 30 діб.
Через 12 місяців періоду спостереження визначено зниження відносного ризику комбінованої кінцевої точки (повторне виникнення інфаркту міокарда та смерть з будь-якої причини) на користь еноксапарину на 8% (95% ДІ: 2−14%).
Фармакокінетика.
Фармакокінетичні показники еноксапарину оцінювали на підставі тривалості анти-Ха та анти-ІІа активності у плазмі крові при рекомендованих дозах (валідовані амідолітичні методи) після однократного та повторного підшкірного введення і після однократної внутрішньовенної ін'єкції.
Біодоступність. Еноксапарин, що вводиться підшкірно, швидко і майже повністю всмоктується (приблизно на 100 %). Максимальна активність у плазмі крові спостерігається через 3−4 години після введення. Така максимальна активність (що виражена у анти-Ха МО) становить 0,18±0,04 (після введення 2000 анти-Ха МО), 0,43±0,11 (після введення 4000 анти-Ха МО) при застосуванні профілактичних доз та 1,01±0,14 (після введення 10000 анти-Ха МО) при застосуванні лікувальної дози.
Болюсна внутрішньовенна ін'єкція 3000 анти-Ха МО з подальшими підшкірними ін'єкціями еноксапарину в дозі 100 анти-Ха МО/кг кожні 12 годин призводить до досягнення першого максимального рівня концентрації антифактора Ха, що становить 1,16 МО/мл (n=3D16), та середнього показника площі під фармакокінетичною кривою, що відповідає 88 % стійкої концентрації. Стійка концентрація досягається на другу добу лікування.
У межах рекомендованих доз фармакокінетика еноксапарину є лінійною. Внутрішньоіндивідуальна та міжіндивідуальна варіабельність низька. Після повторних підшкірних введень здоровим добровольцям 4000 анти-Ха МО 1 раз на добу стійка концентрація досягається на 2-й день, при цьому середня активність еноксапарину приблизно на 15 % вища, ніж після одноразової дози. Рівень активності еноксапарину у рівноважному стані можна передбачити за фармакокінетикою однократної дози. Після багаторазового підшкірного введення еноксапарину в дозі 100 анти-Ха МО/кг 2 рази на добу стійка концентрація досягається на 3−4-у добу, середній показник площі під фармакокінетичною кривою приблизно на 65 % вищий, ніж після однократної дози, а максимальний та мінімальний рівні анти-Ха активності становлять 1,2 та 0,52 анти-Ха МО/мл відповідно. З огляду на фармакокінетику еноксапарину натрію, ця різниця стійкої концентрації є передбачуваною і знаходиться в межах терапевтичного інтервалу.
Анти-ІІа активність у плазмі крові після підшкірного введення приблизно в 10 разів нижча за анти-Ха активність. Середня максимальна анти-ІІа активність спостерігається приблизно через 3−4 години після підшкірної ін'єкції і досягає 0,13 анти-ІІа МО/мл при повторних введеннях дози 100 анти-Ха МО/кг два рази на добу.
Фармакокінетичної взаємодії між еноксапарином та тромболітичним засобом при одночасному застосуванні не спостерігалося.
Розподіл. Об'єм розподілу анти-Ха активності еноксапарину становить приблизно 5 літрів і є наближеним до об'єму крові.
Метаболізм. Еноксапарин метаболізується переважно в печінці (десульфатизація, деполімеризація).
Виведення. Після підшкірного введення період напіввиведення анти-Ха активності у низькомолекулярних гепаринів вищий, ніж у нефракціонованих гепаринів.
Еноксапарину властиве монофазне виведення з періодом напіввиведення приблизно 4 години після підшкірного введення одноразової дози і приблизно 7 годин після введення повторних доз.
У низькомолекулярного гепарину (НМГ) анти-ІІа активність у плазмі крові знижується швидше, ніж анти-Ха активність.
Еноксапарин та його метаболіти виводяться нирками (ненасичуваний механізм) і через жовчовивідні шляхи.
Нирковий кліренс фрагментів, що мають анти-Ха активність, становить приблизно 10 % від введеної дози, а загальна ниркова екскреція активних та неактивних речовин - 40 % дози.
Особливі популяції.
Пацієнти літнього віку. Виведення уповільнене через фізіологічно знижену функцію нирок у цій групі. Ця зміна не впливає на дозування та режим введення при профілактичній терапії, якщо ниркова функція у таких хворих залишається у прийнятних межах, тобто коли вона лише трохи знижена.
Перед початком лікування НМГ у пацієнтів віком понад 75 років необхідно систематично оцінювати функцію нирок за формулою Кокрофта (див. розділ «Особливості застосування»).
Пацієнти з легким або помірним порушенням функції нирок (кліренс креатиніну >30 мл/хв).
У певних випадках може бути корисним моніторинг активності циркулюючого анти-Ха фактора для запобігання передозуванню, якщо еноксапарин застосовується з лікувальною метою (див. розділ «Особливості застосування»).
Клінічні характеристики
Показання
Лікування діагностованого тромбозу глибоких вен, що супроводжується тромбоемболією легеневої артерії або без неї та не має тяжких клінічних симптомів, за винятком тромбоемболії легеневої артерії, яка вимагає лікування тромболітичним засобом або хірургічного втручання.
Лікування нестабільної стенокардії та гострого інфаркту міокарда без зубця Q, у комбінації з ацетилсаліциловою кислотою.
Лікування гострого інфаркту міокарда з підйомом сегмента ST, у комбінації з тромболітичним засобом, у пацієнтів, яким планується або не планується проведення перкутанного коронарного втручання.
Протипоказання
Підвищена чутливість до еноксапарину, гепарину або його похідних, у тому числі інших низькомолекулярних гепаринів.
Наявність в анамнезі тяжкої гепариніндукованої тромбоцитопенії (ГІТ) типу ІІ, що була спричинена нефракціонованим гепарином або низькомолекулярним гепарином (див. розділ «Особливості застосування»).
Кровотеча або схильність до кровотечі у зв'язку з порушенням гемостазу (можливим винятком із цього протипоказання може бути дисеміноване внутрішньосудинне згортання крові, якщо воно не пов'язане з лікуванням гепарином (див. розділ «Особливості застосування»).
Органічне ураження з імовірністю виникнення кровотечі.
Активна клінічно значуща кровотеча.
Внутрішньомозковий крововилив.
Активна виразка шлунка або дванадцятипалої кишки.
Через відсутність відповідних даних препарат не застосовують пацієнтам з тяжкою нирковою недостатністю (кліренс креатиніну, розрахований за формулою Кокрофта, 30 мл/хв), за винятком пацієнтів, які перебувають на діалізі. Пацієнтам із тяжкою нирковою недостатністю слід призначати нефракціонований гепарин. Для проведення розрахунку за формулою Кокрофта необхідно мати дані останнього вимірювання маси тіла хворого (див. розділ «Особливості застосування)».
Спінальну або епідуральну анестезію не слід ні в якому разі застосовувати пацієнтам, які знаходяться на лікуванні низькомолекулярними гепаринами (НМГ).
Пацієнтам, які отримують гепарин для лікування, а не для профілактики, протипоказана місцева анестезія при планових хірургічних втручаннях.
Не рекомендується застосовувати цей препарат у таких випадках.
При гострому обширному ішемічному інсульті головного мозку з втратою свідомості або без. Якщо інсульт спричинено емболією, у перші 72 години після інсульту еноксапарин застосовувати не можна.
На сьогодні не визначена ефективність лікувальних доз НМГ, незалежно від причини, обширності ураження або тяжкості клінічних проявів інфаркту головного мозку.
При гострому інфекційному ендокардиті (крім деяких захворювань серця, спричинених емболією).
При нирковій недостатності легкого або помірного ступеня тяжкості (кліренс креатиніну 30-60 мл/хв).
Крім того, цей препарат загалом не рекомендується призначати в комбінації з такими засобами (див. розділ «Взаємодія з іншими лікарськими засобами та інші види взаємодій»):
1. Ацетилсаліцилова кислота у знеболювальних, жарознижувальних та протизапальних дозах.
2. Нестероїдні протизапальні препарати (НПЗП) (системне застосування).
3. Декстран 40 (парентеральне застосування).
Взаємодія з іншими лікарськими засобами та інші види взаємодій
Лікарські засоби та терапевтичні класи препаратів, що можуть сприяти розвитку гіперкаліємії: солі калію, калійзберігаючі діуретики, інгібітори ангіотензинперетворюючого ферменту, інгібітори рецепторів ангіотензину ІІ, нестероїдні протизапальні препарати, гепарини (низькомолекулярний або нефракціонований гепарин), циклоспорин, такролімус та триметоприм.
Розвиток гіперкаліємії може залежати від того, чи має пацієнт відповідні фактори ризику. Ризик виникнення гіперкаліємії зростає, якщо вищевказані лікарські засоби застосовувати одночасно.
Небажані комбінації.
З ацетилсаліциловою кислотою у знеболювальних, жарознижувальних та протизапальних дозах (і за аналогією інші саліцилати). Збільшується ризик кровотечі (пригнічення функції тромбоцитів та ураження слизової оболонки шлунково-кишкового тракту під дією саліцилатів). Слід застосовувати жарознижувальні, знеболювальні засоби, що не належать до саліцилатів (наприклад парацетамол).
З нестероїдними протизапальними засобами, включаючи кеторолак (системне застосування). Збільшується ризик кровотечі (пригнічення функції тромбоцитів та ураження слизової оболонки шлунково-кишкового тракту під дією НПЗП). Якщо неможливо уникнути одночасного застосування, слід проводити ретельне клінічне спостереження.
З декстраном 40 (парентеральне застосування). Підвищений ризик кровотечі (пригнічення декстраном 40 функції тромбоцитів).
Комбінації, що потребують вжиття запобіжних заходів.
З пероральними антикоагулянтами. Посилення антикоагулянтного ефекту. При заміні гепарину пероральним антикоагулянтом слід посилити клінічний нагляд.
Комбінації, які слід враховувати.
З інгібіторами агрегації тромбоцитів (крім ацетилсаліцилової кислоти у знеболювальних, жарознижувальних та протизапальних дозах), такими як абсиксимаб, ацетилсаліцилова кислота в антиагрегантних дозах при кардіологічних та неврологічних показаннях, берапрост, клопідогрель, ептифібатид, ілопрост, тиклопідин, тирофібан. Збільшується ризик кровотечі.
Особливості застосування
Препарат не дозволяється вводити внутрішньом'язово.
Хоча концентрації різних низькомолекулярних гепаринів визначаються в міжнародних одиницях (МО) анти-Ха активності, їх ефективність залежить не тільки від їх анти-Ха активності. Небезпечно заміняти один режим дозування НМГ на інший або один НМГ на інший синтетичний полісахарид, оскільки кожний режим було обґрунтовано специфічними клінічними дослідженнями. Отже, при застосуванні кожного препарату слід дотримуватися особливої обережності та виконувати спеціальні інструкції щодо застосування.
Запобіжні заходи при застосуванні.
Ризик виникнення кровотечі. Необхідно дотримуватись рекомендованих режимів дозування (дози та тривалість лікування). Невиконання цих рекомендацій може спричинити розвиток кровотечі, зокрема у пацієнтів групи ризику (пацієнти літнього віку, пацієнти з нирковою недостатністю та ін.).
Випадки тяжких кровотеч були зареєстровані у пацієнтів літнього віку, зокрема через зниження функції нирок, що виникає з віком; у пацієнтів з нирковою недостатністю; у пацієнтів з масою тіла нижче 40 кг; при лікуванні, тривалість якого перевищила рекомендовану середню тривалість 10 днів; при недотриманні терапевтичних рекомендацій (зокрема тих, що стосуються тривалості лікування та корегування дози відповідно до маси тіла при лікуванні); при одночасному застосуванні з препаратами, які підвищують ризик розвитку кровотечі (див. розділ «Взаємодія з іншими лікарськими засобами та інші види взаємодій»).
У будь-якому випадку пацієнти літнього віку та/або пацієнти з нирковою недостатністю, а також пацієнти, лікування яких триває більше 10 днів, повинні знаходитись під спеціальним наглядом.
В окремих випадках кількісне визначення анти-Ха активності може бути корисним для виявлення кумуляції препарату (див. розділ «Особливості застосування»).
Ризик гепариніндукованої тромбоцитопенії (ГІТ). Завжди слід припускати можливість розвитку ГІТ та терміново визначати рівень тромбоцитів (див. розділ «Особливості застосування») при розвитку у пацієнта, який отримує НМГ (у лікувальних або профілактичних дозах), таких тромботичних ускладнень, як:
- загострення тромбозу, лікування якого проводиться;
- флебіт;
- легеневий емболізм;
- гостра ішемія нижніх кінцівок;
- інфаркт міокарда або ішемічний інсульт.
Механічні протези клапанів серця. Застосування еноксапарину для профілактики тромбоемболічних ускладнень у пацієнтів з механічними протезами клапанів серця окремо не вивчалось. Однак декілька окремих випадків тромбозу було зареєстровано у пацієнтів з механічними протезами клапанів серця, які отримували еноксапарин для профілактики тромбоемболічних ускладнень.
Вагітність. У ході клінічного дослідження за участю вагітних жінок з механічними протезами клапанів серця, які отримували еноксапарин у дозі 100 анти-Ха МО/кг два рази на добу для зменшення ризику тромбоемболічних ускладнень, у двох з восьми вагітних розвився тромбоз, що спричинив обструкцію клапана, яка призвела до загибелі жінки та плода. Окремі випадки тромбозу механічного клапану серця у вагітних жінок, які отримували еноксапарин для профілактики тромбоемболічних ускладнень, було також зареєстровано під час післяреєстраційного нагляду. Отже, у таких пацієнтів ризик тромбоемболічних ускладнень підвищений.
Застереження при застосуванні.
Кровотеча. Як і при застосуванні усіх інших антикоагулянтів, можлива кровотеча (див. розділ «Побічні реакції»). При розвитку кровотечі слід визначити її причину та призначити відповідне лікування.
Функція нирок. Перш ніж почати лікування низькомолекулярним гепарином, слід оцінити стан функції нирок, зокрема у пацієнтів віком від 75 років, шляхом визначення кліренсу креатиніну (КК) за формулою Кокрофта, використовуючи дані останнього вимірювання маси тіла:
- для пацієнтів чоловічої статі: КК =3D (140-вік) * маса тіла / (0,814 * креатинін в сироватці), де вік виражено в роках, маса - в кілограмах, а креатинін в сироватці - в мкмоль/л;
- для жінок цю формулу корегують шляхом множення результату на 0,85.
Якщо сироватковий креатинін виражено в мг/мл, показник слід помножити на коефіцієнт 8,8.
Застосування НМГ у лікувальних дозах пацієнтам із діагностованою тяжкою нирковою недостатністю (кліренс креатиніну близько 30 мл/хв) протипоказане (див. розділ «Протипоказання»).
Пацієнти з ожирінням. Пацієнти з ожирінням мають підвищений ризик виникнення тромбоемболії. Безпека та ефективність профілактичних доз для пацієнтів з ожирінням (індекс маси тіла > 30 кг/м2) не були повністю визначені і немає рекомендацій щодо корекції дози для цих пацієнтів. Ці пацієнти повинні перебувати під ретельним наглядом щодо виникнення симптомів тромбоемболії.
Лабораторні показники.
Контроль рівня тромбоцитів у пацієнтів, які застосовують НМГ та мають ризик гепариніндукованої тромбоцитопенії (наприклад ГІТ ІІ типу).
НМГ можуть спричинити розвиток ГІТ II типу - серйозної імуноопосередкованої тромбоцитопенії, яка може призвести до артеріальних або венозних тромбоемболічних подій, що можуть бути небезпечними для життя або погіршувати функціональний прогноз для пацієнтів (див. розділ «Побічні реакції»). Для своєчасного виявлення ГІТ за пацієнтами необхідно здійснювати відповідне спостереження.
Пацієнти, що перенесли оперативне втручання або нещодавно отримали травму (протягом 3 місяців). Незалежно від того, призначається препарат з метою лікування або профілактики, в усіх пацієнтів необхідно систематично проводити лабораторне дослідження, оскільки частота ГІТ становить > 0,1 % або навіть > 1 % у хірургії та травматології. Це дослідження має включати визначення кількості тромбоцитів:
- перед призначенням лікування НМГ або не пізніше ніж протягом 24 годин після початку терапії препаратом;
- потім двічі на тиждень протягом 1 місяця (період підвищеного ризику);
- потім 1 раз на тиждень до припинення лікування у разі тривалого лікування.
Пацієнти з іншими станами, відмінними від оперативного втручання або нещодавньої травми (протягом 3 місяців). Незалежно від того, призначається препарат з метою лікування чи профілактики, необхідне систематичне виконання лабораторних досліджень згідно із тими ж принципами, що застосовуються в хірургії і травматології (див. вище), у пацієнтів:
- які раніше отримували нефракціонований гепарин (НФГ) або НМГ в останні 6 місяців, враховуючи, що частота ГІТ становить > 0,1% або навіть > 1 %;
- які мають значущі супутні захворювання, враховуючи потенційну тяжкість ГІТ у таких пацієнтів.
У інших випадках з огляду на більш низьку частоту розвитку ГІТ (< 0,1 %) моніторинг кількості тромбоцитів може бути обмежений такими заходами:
- одноразовий контроль кількості тромбоцитів на початку лікування або не пізніше ніж через 24 години після початку лікування;
- контроль кількості тромбоцитів за наявності клінічних симптомів, що вказують на ГІТ (будь-який новий епізод артеріальної та/або венозної тромбоемболії, будь-яке болісне ураження шкіри в місці ін'єкції, будь-які алергічні або анафілактичні реакції на тлі лікування). Пацієнтів необхідно поінформувати про можливість виникнення таких симптомів та про необхідність повідомляти про них лікарю.
Слід припустити виникнення ГІТ, якщо кількість тромбоцитів менше 150 000/мм3 (або 1509/л) та/або якщо спостерігається відносне зменшення кількості тромбоцитів на 30−50 % порівняно з кількістю тромбоцитів перед початком лікування. ГІТ розвивається переважно через 5−21 день після початку лікування гепарином (з максимальною частотою розвитку через приблизно 10 діб). Однак у пацієнтів із ГІТ в анамнезі це ускладнення може виникнути значно раніше. Також повідомлялося про окремі випадки розвитку ГІТ після 21-го дня лікування. У зв'язку з цим слід докладати систематичних зусиль для виявлення пацієнтів з таким анамнезом шляхом детального опитування перед початком лікування. В усіх випадках виникнення ГІТ є невідкладним станом і вимагає консультації зі спеціалістом. Будь-яке значне зменшення кількості тромбоцитів (на 30−50 % порівняно із вихідним рівнем) є попереджувальним сигналом, навіть якщо показники не досягли критичного рівня. Якщо спостерігається зниження кількості тромбоцитів, то в усіх випадках необхідно вжити таких заходів:
1. Негайно визначити кількість тромбоцитів для підтвердження отриманих результатів.
2. Відмінити терапію гепарином, якщо цей аналіз підтверджує значне зниження кількості тромбоцитів та якщо іншої очевидної причини цього не виявлено. Для проведення in vitro тесту на агрегацію тромбоцитів та імунологічного дослідження зразок необхідно помістити у пробірку з цитратним розчином. Однак за таких умов негайні заходи, яких необхідно вжити, не повинні ґрунтуватися на результатах in vitro тесту на агрегацію тромбоцитів або імунологічного дослідження, оскільки існує лише декілька спеціалізованих лабораторій, які можуть проводити такі тести у звичному порядку, а їх результати можна отримати, в найкращому разі, лише через декілька годин. Проте такі дослідження є необхідними, тому що вони можуть допомогти діагностувати це ускладнення, оскільки ризик виникнення тромбозу при продовженні лікування гепарином у таких випадках є дуже високим.
3. Проводити профілактику або лікування тромботичних ускладнень, пов'язаних з ГІТ. Якщо продовження антикоагулянтної терапії є дуже важливим, гепарин слід замінити антитромботичним засобом, що належить до іншої групи препаратів, наприклад данапароїдом натрію або лепірудином, який призначають у лікувальних або профілактичних дозах індивідуально для кожного пацієнта. Заміну пероральними антикоагулянтами можна проводити тільки після того, як кількість тромбоцитів повернеться до норми, оскільки існує ризик загострення тромбозу при застосуванні пероральних антикоагулянтів.
Заміна гепарину пероральними антикоагулянтами. Слід посилити клінічний нагляд та підвищити частоту виконання лабораторних аналізів (протромбіновий час, що виражений як міжнародне нормалізоване співвідношення (МНС)) для контролю за ефектом пероральних антикоагулянтів.
У зв'язку з існуванням проміжку часу для досягнення максимального ефекту перорального антикоагулянту, лікування гепарином у постійній дозі потрібно продовжувати протягом часу, необхідного для підтримання МНС у межах бажаного терапевтичного діапазону при визначенні в двох послідовних аналізах.
Моніторинг анти-Ха активності. Оскільки більшість клінічних досліджень, які продемонстрували ефективність НМГ, були проведені із застосуванням дози, розрахованої відповідно до маси тіла пацієнта, та без спеціального моніторингу лабораторних показників, значення лабораторного контролю для оцінки ефективності лікування НМГ не встановлено. Однак у певних клінічних ситуаціях, які часто супроводжуються ризиком передозування, лабораторні аналізи, а саме моніторинг анти-Ха активності, може бути корисним для контролю ризику виникнення кровотечі.
Ці ситуації переважно стосуються лікувальних показань до застосування НМГ і пов'язані з дозами, що призначають пацієнтам:
- з легким та помірним порушенням функції нирок (кліренс креатиніну 30−60 мл/хв за формулою Кокрофта). Оскільки на відміну від стандартного нефракціонованого гепарину НМГ виводиться переважно нирками, будь-яка ниркова недостатність може стати причиною виникнення відносного передозування. Тяжка ниркова недостатність є протипоказанням до застосування НМГ в лікувальних дозах (див. розділ «Протипоказання»);
- з надмірно великою або надмірно низькою масою тіла (схуднення або навіть кахексія, ожиріння);
- з кровотечею нез'ясованої етіології.
На відміну від цього, проведення лабораторного моніторингу не рекомендується у разі застосування профілактичних доз, якщо НМГ застосовується відповідно до терапевтичних рекомендацій (зокрема щодо тривалості лікування), а також під час гемодіалізу.
Для виявлення можливої кумуляції гепарину після багатократного введення рекомендується при необхідності брати кров на аналіз на піку активності (згідно з наявними даними), тобто через приблизно 4 години після третьої ін'єкції, якщо препарат вводиться підшкірно 2 рази на добу.
Необхідність проведення повторних аналізів анти-Ха активності для визначення рівня гепарину в крові, наприклад, через кожні 2−3 доби, вирішується в індивідуальному порядку залежно від результатів попереднього аналізу. Також може бути необхідно відкоригувати дозу НМГ.
Визначено, що анти-Ха активність змінюється залежно від НМГ та режиму дозування.
Середнє значення (± стандартне відхилення), яке спостерігалося через 4 години після сьомої ін'єкції еноксапарину у дозі 100 анти-Ха МО/кг/ін'єкцію 2 рази на добу, становило 1,20±0,17 анти-Ха МО/мл.
Це середнє значення показника спостерігалося під час клінічних досліджень, у яких визначали анти-Ха активність хромогенним (амідолітичним) методом.
Контроль активованого часткового тромбопластинового часу (АЧТЧ). Деякі НМГ спричиняють помірне підвищення АЧТЧ. Оскільки клінічне значення цього ефекту не з'ясоване, немає необхідності використовувати цей тест для моніторингу лікування.
Спінальна/епідуральна анестезія у хворих, які отримують профілактичне лікування НМГ. Ніколи не можна проводити епідуральну або спінальну анестезію пацієнтам, які отримують терапію НМГ у лікувальних дозах.
Як і у разі застосування інших антикоагулянтів, при застосуванні НМГ під час проведення спінальної/епідуральної анестезії повідомлялося про рідкісні випадки спінальних гематом, що спричиняли тривалий або постійний параліч.
Ризик розвитку спінальної гематоми вищий у разі епідуральної анестезії із застосуванням катетера, ніж у разі спінальної анестезії.
Ризик виникнення таких рідкісних випадків може зростати при тривалому використанні епідуральних катетерів у післяопераційний період або у разі наявності в минулому хірургічних втручаннь на хребті або при деформації хребта (наприклад анкілозуючий спондилоартрит).
Встановлення або видалення катетера найкраще здійснювати тоді, коли антикоагулянтний ефект еноксапарину є низьким. Проте точний час досягнення достатньо низького антикоагулянтного ефекту для кожного окремого пацієнта індивідуальний.
Якщо передопераційне застомування НМГ є необхідним (пацієнти, які довгий час прикуті до ліжка, травма) і якщо користь від місцевої спінальної анестезії або люмбальної пункції була ретельно зважена, пацієнтам, які отримали перед операцією ін'єкцію НМГ, можна проводити таку анестезію за умови, що між ін'єкцією гепарину і спінальною анестезією пройшло не менше 12 годин. Проте, оскільки анти-Xa активність може зберігатися і після цього 12-годинного інтервалу, все ще може виникнути нейроаксіальна гематома. У пацієнтів з кліренсом креатиніну < 30 мл/хв слід витримувати принаймні 24 години між ін'єкцією гепарину та спінальною анестезією.
Рекомендується ретельний моніторинг неврологічного стану пацієнта через ризик виникнення спінальної гематоми.
Майже в усіх пацієнтів через 6−8 годин після анестезії або після видалення катетера можна розпочинати профілактичну терапію НМГ при проведенні неврологічного спостереження.
Слід бути особливо обережними при застосуванні препарату одночасно з іншими лікарськими засобами, які впливають на гемостаз (особливо нестероїдними протизапальними засобами, аспірином).
Стани, що супроводжуються особливим ризиком. Спостереження за ходом лікування слід посилити у таких випадках:
- печінкова недостатність;
- наявність в анамнезі шлунково-кишкових виразок або інших органічних уражень, які зумовлюють кровотечі;
- судинне хоріоретинальне захворювання;
- післяопераційний період після хірургічного втручання на головному або спинному мозку;
- люмбальна пункція: слід враховувати ризик інтраспінальної кровотечі і, якщо можливо, відкладати її проведення на якнайдовший час;
- одночасне застосування з лікарськими засобами, що впливають на гемостаз (див. розділ «Взаємодія з іншими лікарськими засобами та інші види взаємодій»).
Перкутанні процедури реваскуляризації коронарних артерій. Для мінімізації ризику розвитку кровотечі у пацієнтів, яким проводиться перкутанне коронарне втручання (ПКВ) при лікуванні нестабільної стенокардії, інфаркту міокарда без зубця Q або гострого інфаркту міокарда з підйомом сегмента ST, слід точно дотримуватися рекомендованих інтервалів між введенням доз еноксапарину. Важливе значення має досягнення гемостазу у місці пункції після проведення ПКВ. У разі застосування спеціальних засобів для закриття судини (гемостатичних пристроїв) слід негайно видалити провідник. У разі ручної компресії провідник необхідно видалити через 6 годин після останнього підшкірного/внутрішньовенного введення еноксапарину. При продовженні лікування із застосуванням еноксапарину наступну ін'єкцію слід робити не раніше ніж через 6−8 годин після видалення провідника. Необхідно спостерігати за місцем пункції при ПКВ для виявлення будь-яких ознак кровотечі або гематоми.
Застосування у період вагітності або годування груддю
Вагітність. У дослідженнях на тваринах не було виявлено жодних доказів тератогенного впливу еноксапарину, тому не очікується цього ефекту у людини.
Відповідних клінічних даних недостатньо для оцінки можливих тератогенних або фетотоксичних ефектів еноксапарину при його введенні у лікувальних дозах у період вагітності.
Тому, як запобіжний захід, еноксапарин в лікувальних дозах переважно не слід призначати у період вагітності.
У жодному разі не можна проводити спінальну або епідуральну анестезію у пацієнтів, які отримують терапію НМГ у лікувальних дозах.
Годування груддю. Оскільки гастроінтестинальна абсорбція у новонароджених є малоймовірною, жінкам, які годують груддю, лікування еноксапарином не протипоказане.
Здатність впливати на швидкість реакції при керуванні автотранспортом або іншими механізмами
Прийом препарату не впливає на здатність керувати автотранспортним засобом та працювати з іншими механізмами. Проте слід бути обережними з огляду на можливі побічні реакції (див. розділ «Побічні реакції»).
Спосіб застосування та дози
Шлях введення - підшкірний (за винятком пацієнтів з інфарктом міокарда з елевацією сегмента ST, яким необхідне внутрішньовенне болюсне введення).
Рекомендований для застосування дорослим.
Препарат не можна вводити внутрішньом'язово.
1 мл розчину для ін'єкцій еквівалентний приблизно 10000 анти-Ха МО еноксапарину.
Техніка підшкірного введення.
Дозу еноксапарину слід відкоригувати залежно від маси тіла пацієнта. Перед проведенням ін'єкції необхідно видалити зайвий об'єм препарату. Якщо зайвого об'єму немає, то перед проведенням ін'єкції не потрібно видаляти пухирці повітря зі шприца.
Підшкірне введення еноксапарину слід проводити переважно у положенні пацієнта лежачи на спині. Місця введення препарату слід чергувати, проводячи ін'єкції то у ліву, то у праву передньолатеральну або задньолатеральну ділянку черевної стінки.
Голку слід вводити на всю довжину у складку шкіри, зібрану між великим і вказівним пальцем, перпендикулярно до поверхні шкіри. Цю складку шкіри слід утримувати пальцями впродовж усієї ін'єкції.
Загальні рекомендації.
Упродовж усього періоду лікування слід регулярно контролювати кількість тромбоцитів, оскільки існує ризик виникнення гепариніндукованої тромбоцитопенії (ГІТ) (див. розділ «Особливості застосування»).
Лікування діагностованого тромбозу глибоких вен (ТГВ), який супроводжується або не супроводжується тромбоемболією легеневої артерії, при відсутності тяжких клінічних симптомів.
При підозрі на тромбоз глибоких вен слід провести відповідне обстеження для підтвердження діагнозу.
Схема введення. Вводити 2 ін'єкції на добу з інтервалом у 12 годин.
Доза на 1 ін'єкцію становить 100 анти-Ха МО/кг.
Дозування НМГ з урахуванням маси тіла для пацієнтів з масою тіла більше 100 кг або менше 40 кг не вивчали. У пацієнтів з масою тіла більше 100 кг ефективність терапії НМГ може бути дещо нижчою, а у пацієнтів з масою тіла менше 40 кг можливий підвищений ризик кровотечі. Такі пацієнти повинні знаходитись під особливим клінічним спостереженням.
Тривалість лікування ТГВ. При застосуванні НМГ слід якомога раніше переходити на терапію пероральними антикоагулянтами, якщо не існує протипоказань для цього. Тривалість лікування НМГ не повинна перевищувати 10 діб, включаючи час, необхідний для досягнення належного терапевтичного ефекту перорального антикоагулянту, за винятком випадків, коли цього ефекту важко досягти (див. розділ «Особливості застосування»). Отже, лікування пероральними антикоагулянтами слід розпочинати якомога раніше.
Лікування нестабільної стенокардії та гострого інфаркту міокарда без зубця Q. Еноксапарин призначають у дозі 100 анти-Ха МО/кг, яку вводять підшкірно 2 рази на добу через кожні 12 годин, у комбінації з ацетилсаліциловою кислотою (рекомендована доза − 75−325 мг внутрішньо після мінімальної навантажувальної дози 160 мг).
Рекомендована тривалість лікування становить 2−8 діб, до досягнення стабілізації клінічного стану.
Лікування гострого інфаркту міокарда з підйомом сегмента ST, у комбінації з тромболітичним засобом, у пацієнтів, у яких планується або не планується проведення перкутанного коронарного втручання.
Початкову внутрішньовенну болюсну ін'єкцію вводять у дозі 3000 анти-Ха МО. Слідом за нею підшкірно вводять 100 анти-Ха МО/кг протягом 15 хвилин, потім кожні 12 годин (для перших двох підшкірних ін'єкцій максимальна сумарна доза становить 10000 анти-Ха МО).
Першу дозу еноксапарину слід вводити за 15 хвилин до або через 30 хвилин після початку тромболітичної терапії (фібриноспецифічної або ні).
Рекомендована тривалість лікування становить 8 днів або доки пацієнта не випишуть зі стаціонару, якщо госпіталізація триває менше 8 днів.
Супутня терапія: після появи симптомів слід як найшвидше починати прийом ацетилсаліцилової кислоти і продовжувати у дозі 75−325 мг на добу протягом не менше 30 днів, якщо не показано інше.
Пацієнти, яким проводиться перкутанне коронарне втручання:
- якщо з часу останнього підшкірного введення еноксапарину до роздування балона пройшло менше 8 годин, додаткове введення еноксапарину не потрібне;
- якщо з часу останнього підшкірного введення еноксапарину до роздування балона пройшло більше 8 годин, необхідно провести внутрішньовенну болюсну ін'єкцію еноксапарину в дозі 30 анти-Ха МО/кг. Для забезпечення точності об'ємів ін'єкції рекомендується розвести препарат до 300 МО/мл (тобто 0,3 мл еноксапарину, розведеного у 10 мл) (див. таблицю 1).
Таблиця 1.
Об'єми, необхідні для ін'єкційного введення, коли розведення препарату здійснюється для пацієнтів, яким проводиться перкутанне коронарне втручання:
|
Маса (кг) |
Необхідна доза (МО) |
Об'єм, необхідний для ін'єкційного введення, при розведенні до 300 МО/мл (тобто 0,3 мл еноксапарину розведені в 10 мл) (мл) |
|
45 |
1350 |
4,5 |
|
50 |
1500 |
5 |
|
55 |
1650 |
5,5 |
|
60 |
1800 |
6 |
|
65 |
1950 |
6,5 |
|
70 |
2100 |
7 |
|
75 |
2250 |
7,5 |
|
80 |
2400 |
8 |
|
85 |
2550 |
8,5 |
|
90 |
2700 |
9 |
|
95 |
2850 |
9,5 |
|
100 |
3000 |
10 |
Пацієнтам віком від 75 років, які знаходяться на лікуванні з приводу гострого інфаркту міокарда з підйомом сегмента ST, початкову внутрішньовенну болюсну ін'єкцію еноксапарину не проводять. Кожні 12 годин їм слід підшкірно вводити еноксапарин в дозі 75 анти-Ха МО/кг (тільки для перших двох ін'єкцій максимальна сумарна доза становить 7500 анти-Ха МО).
Інструкції щодо самостійного ведення препарату Клексан® у шприц-дозі з захисною системою голки
Для запобігання випадковому уколу голкою після ін'єкції шприци оснащені автоматичною захисною системою голки.
1. Вимити руки та ділянку, у яку буде виконуватися ін'єкція препарату, водою з милом. Висушити їх.
2. Впевнитись у тому, що добре видно місце, у яке слід вводити препарат.
3. Обрати ділянку у правій або лівій частині живота. Ця ділянка має бути віддалена (у напрямку до боків) від пупка щонайменше на 5 сантиметрів.
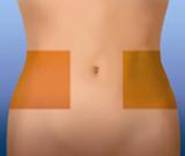
4. Змінювати місце ін'єкції, виконуючи її поперемінно у праву та ліву сторони живота, залежно від того, в яку сторону було зроблено ін'єкцію минулого разу. Очистити місце ін'єкції тампоном зі спиртом.
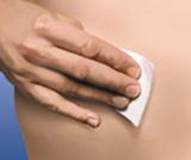
5. Обережно зняти ковпачок з голки, приєднаної до шприца з препаратом Клексан®. Викинути цей ковпачок. Шприц є попередньо наповненим і готовим до використання. НЕ натискати на поршень до виконання ін'єкції, щоб позбутися бульбашок повітря. Це може призвести до втрати лікарського засобу. Після того, як знято ковпачок, не допускати, щоб голка торкалася чого-небудь. Це необхідно для збереження стерильності голки.

6. Тримати шприц у руці так, як олівець при письмі, та іншою рукою затиснути очищену ділянку живота між вказівним і великим пальцями, щоб утворилася складка шкіри. Обов'язково утримувати шкірну складку протягом усієї ін'єкції.
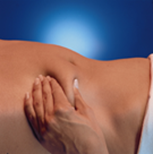
7. Тримати шприц таким чином, щоб голка була спрямована донизу (вертикально під кутом 90°). Ввести голку у шкірну складку на всю довжину.
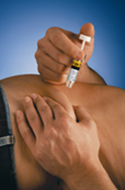
8. Натиснути на поршень шприца великим пальцем. Обов'язково утримувати шкірну складку протягом усієї ін'єкції.
9. Витягнути голку прямо у зворотному напрямку і відпустити складку шкіри. Направити голку вниз і в бік від себе та інших, а потім натиснути на поршень, щоб активувати захисну систему. При цьому голка автоматично вкриється захисним чохлом. Одразу ж викинути шприц у найближчий контейнер для гострих предметів.
Примітка: захисна система, яка призводить до утворення захисного чохла, може бути активована лише після випорожнення шприца натисканням поршня до кінця.
Для уникнення утворення синця не розтирати місце ін'єкції після введення препарату.
Діти. Через відсутність відповідних даних не рекомендується застосовувати НМГ у педіатричній практиці.
Передозування.
Випадкове передозування при підшкірному введенні масивних доз НМГ може призвести до геморагічних ускладнень.
У разі кровотечі для лікування деяких пацієнтів можна застосовувати протаміну сульфат, враховуючи такі фактори:
- ефективність протаміну сульфату набагато нижча, ніж ефективність, зареєстрована при передозуванні нефракціонованого гепарину;
- через можливість виникнення побічних ефектів (зокрема анафілактичний шок) слід ретельно зважити співвідношення ризик/користь перед застосуванням протаміну сульфату.
Нейтралізацію еноксапарину здійснюють шляхом повільного внутрішньовенного введення протаміну (сульфату або гідрохлориду).
Необхідна доза протаміну залежить:
- від введеної дози гепарину (100 протигепаринових одиниць протаміну нейтралізують активність 100 анти-Ха МО НМГ), якщо з моменту введення еноксапарину натрію пройшло не більше 8 годин;
- від часу, що пройшов з моменту введення гепарину:
- якщо з моменту введення еноксапарину натрію пройшло більше 8 годин або якщо потрібна друга доза протаміну, можна вводити інфузію 50 протигепаринових одиниць протаміну на 100 анти-Ха МО еноксапарину натрію;
- якщо з моменту ін'єкції еноксапарину натрію пройшло більше 12 годин, немає необхідності вводити протамін.
Ці рекомендації стосуються пацієнтів з нормальною функцією нирок, які отримують повторні дози.
Однак повністю нейтралізувати анти-Ха активність неможливо.
Крім того, нейтралізація може мати тимчасовий характер внаслідок особливостей фармакокінетики всмоктування НМГ, в результаті чого може виникнути необхідність розподілити загальну розраховану дозу протаміну на декілька ін'єкцій (2−4), які вводяться протягом 24 годин.
Після потрапляння НМГ в шлунок, навіть у великих кількостях, тяжкі ускладнення є малоймовірними (таких випадків зареєстровано не було) внаслідок незначного всмоктування лікарського засобу у шлунку та кишечнику.
Побічні реакції
Побічні реакції, що спостерігалися в клінічних дослідженнях і про які повідомлялося в постмаркетинговий період, детально описані нижче.
За частотою виникнення побічні реакції розподілено на такі категорії: дуже часто (≥1/10); часто (від ≥1/100 до <1/10); нечасто (від ≥1/1000 до <1/100); рідко (від ≥1/10000 до <1/1000); дуже рідко (<1/10000), частота невідома (неможливо оцінити за наявними даними).
Досвід застосування у клінічних дослідженнях. В рамках клінічних досліджень еноксапарин застосовували більш ніж 15 000 пацієнтам.
Кількість пацієнтів, показання та схеми дозування детально представлені у таблиці 2.
Таблиця 2.
|
Показання |
Профілактика венозних тромбоембо-лій у хірургічних пацієнтів |
Профілактика тромбозу глибоких вен у терапевтичних пацієнтів під час гострого захворювання |
Лікування тромбозу глибоких вен з емболією легеневої артерії або без неї |
Лікування нестабільної стенокардії або інфаркту міокарда без зубця Q |
Лікування інфаркту міокарда з елевацією сегмента ST |
|
Кількість пацієнтів, які отримували еноксапарин |
1776 |
1169 |
559 |
1578 |
10 176 |
|
Схема дозування |
40 мг підшкірно один раз на добу |
40 мг підшкірно один раз на добу |
1 мг/кг підшкірно кожні 12 годин або 1,5 мг/кг підшкірно один раз на добу |
1 мг/кг підшкірно кожні 12 годин |
30 мг внутрішньо-венно болюсно, після чого по 1 мг/кг підшкірно кожні 12 годин |
Кровотечі. В клінічних дослідженнях кровотечі були побічними реакціями, про які повідомлялось найбільш часто. До них належать і серйозні кровотечі, про які повідомлялось у 4,2 % пацієнтів (хірургічного профілю). Деякі з цих випадків були летальними.
Геморагічні ускладнення розцінювались як серйозні у таких випадках:
- якщо кровотеча спричинила значущу клінічну подію;
- якщо кровотеча супроводжувалася зниженням рівня гемоглобіну на ≥ 2 г/дл або трансфузією 2 або більше одиниць препаратів крові;
- ретроперитонеальні та внутрішньочерепні крововиливи завжди розцінювались як серйозні.
Як і у разі застосування інших антикоагулянтів, кровотеча може виникати за наявності супутніх факторів ризику, таких як:
- органічні ураження зі схильністю до кровотечі,
- інвазивні процедури або одночасне застосування лікарських засобів, які впливають на гемостаз (див. розділи «Особливості застосування» та «Взаємодія з іншими лікарськими засобами та інші види взаємодій»).
Таблиця 3.
|
Система-орган-клас за класифіка-цією MedDRA |
Профілак-тика тромбозу глибоких вен у хірургічних пацієнтів |
Профілактика тромбозу глибоких вен у терапевтичних пацієнтів |
Консервативне лікування тромбозу глибоких вен з емболією легеневої артерії або без неї |
Нестабільна стенокардія / інфаркт міокарда без елевації сегмента ST |
Інфаркт міокарда з елевацією сегмента ST |
|
Розлади з боку судин |
Дуже часто: геморагічні явища* Рідко: ретропери-тонеальний крововилив |
Часто: геморагічні явища* |
Дуже часто: геморагічні явища* Нечасто: внутрішньо-черепний крововилив, ретроперито-неальний крововилив |
Часто: геморагічні явища* Рідко: ретроперито-неальний крововилив |
Часто: геморагічні явища* Нечасто: внутріш-ньочерепний крововилив, ретропери-тонеальний крововилив |
* Наприклад: гематома, екхімоз (не в місці ін'єкції), гематома рани, гематурія, носова кровотеча та шлунково-кишкова кровотеча.
Тромбоцитопенія та тромбоцитоз.
Таблиця 4.
|
Система-орган-клас за класифіка-цією MedDRA |
Профілактика тромбозу глибоких вен у хірургічних пацієнтів |
Профілактика тромбозу глибоких вен у терапевтичних пацієнтів |
Консервативне лікування тромбозу глибоких вен з емболією легеневої артерії або без неї |
Нестабільна стенокардія / інфаркт міокарда без елевації сегмента ST |
Інфаркт міокарда з елевацією сегмента ST |
|
Розлади з боку крові та лімфатичної системи |
Дуже часто: тромбоцитоз* Часто: тромбоцито-пенія |
Нечасто: тромбоцито-пенія |
Дуже часто: тромбоцитоз* Часто: тромбоцито-пенія |
Нечасто: тромбоцито-пенія |
Часто: тромбоцитоз*, тромбо-цитопенія Дуже рідко: імуноалергічна тромбо-цитопенія |
* Кількість тромбоцитів > 400 Г/л
Інші небажані реакції, які спостерігались в клінічних дослідженнях, представлені нижче незалежно від показання до застосування препарату та класифіковані за категоріями «Система-Орган-Клас», за частотою виникнення та в порядку зменшення їхньої серйозності.
|
Система-орган-клас за класифікацією MedDRA |
Небажані ефекти (при застосуванні препарату при всіх показаннях) |
|
Розлади з боку імунної системи |
Часто: алергічна реакція, що в деяких випадках може призвести до припинення лікування препаратом Рідко: анафілактична або анафілактоїдна реакція |
|
Розлади з боку печінки та жовчовивідних шляхів |
Дуже часто: підвищення рівнів печінкових ферментів (головним чином рівнів трансаміназ більш ніж у 3 рази від верхньої межі норми) |
|
Розлади з боку шкіри та підшкірної клітковини |
Часто: кропив'янка, свербіння, еритема Нечасто: бульозний дерматит |
|
Загальні розлади та реакції у місці введення препарату |
Часто: гематома в місці ін'єкції*, біль в місці ін'єкції, інша реакція в місці ін'єкції (наприклад набряк, крововилив, алергічна реакція, запалення, утворення вузликів, інші реакції) Нечасто: некроз шкіри в місці ін'єкції, що може розвинутись після появи пурпури чи інфільтрованих та болісних еритематозних плям, що вимагає негайного припинення лікування препаратом; місцеве подразнення |
|
Зміни при лабораторних та інструментальних дослідженнях |
Рідко: гіперкаліємія |
* Ризик підвищується у разі недотримання рекомендованої техніки здійснення ін'єкції або використання невідповідного ін'єкційного матеріалу.
Досвід застосування у постмаркетинговий період.
Побічні реакції, що наведено нижче, були виявлені в постреєстраційний період. Оскільки про ці реакції повідомлялося добровільно, їх частота оцінюється як «невідома» (не може бути оцінена за наявними даними).
Розлади з боку імунної системи. Шкірні або системні алергічні ефекти (анафілактичні або анафілактоїдні реакції, в тому числі шок), які у окремих випадках можуть призводити до відміни препарату.
Розлади з боку нервової системи. Головний біль.
Розлади з боку судин. Були зареєстровані випадки значних геморагічних ускладнень, деякі з них були летальними. Нечастими побічними реакціями були внутрішньочерепні та ретроперитонеальні крововиливи. Також реєструвалися випадки геморагічних ускладнень (кровотечі), таких як гематома, екхімоз у місцях, відмінних від місця ін'єкції, гематома рани, гематурія, носова кровотеча та шлунково-кишкова кровотеча. Вони головним чином пов'язані:
- із супутніми факторами ризику: наявність органічних уражень, що мають схильність до кровотечі, певні комбінації лікарських засобів (див. розділ «Протипоказання» та «Взаємодія з іншими лікарськими засобами та інші види взаємодій»), вік, недостатність функції нирок, низька маса тіла.
- з недотриманням терапевтичних рекомендацій, зокрема таких, що стосуються тривалості лікування та корекції дози відповідно до маси тіла (див. розділ «Особливості застосування»).
Зареєстровано поодинокі випадки спінальної гематоми після введення НМГ під час спінальної анестезії, аналгезії або епідуральної анестезії. Ці гематоми спричиняли неврологічні ушкодження різного ступеня тяжкості, в тому числі тривалий та постійний параліч (див. розділ «Особливості застосування»).
Після підшкірної ін'єкції можливе утворення гематоми у місці введення препарату. Були зареєстровані випадки болю у місці ін'єкції, інших реакцій, включаючи подразнення, набряк у місці ін'єкції, гіперчутливість, запалення та утворення вузликів. Цей ризик підвищується при недотриманні рекомендованої техніки проведення ін'єкцій та при використанні невідповідного ін'єкційного матеріалу. У результаті запальної реакції можуть виникнути вузлики у місці ін'єкції, які зникають протягом декількох днів. Їх поява не потребує припинення лікування.
Повідомлялося про виникнення тромбоцитопенії. Існує два її типи.
Тип І − найбільш поширені випадки, зазвичай помірного ступеня тяжкості (більше 100000/мм3), з'являються на ранніх етапах (до 5 дня) і не потребують припинення лікування.
Тип ІІ − рідкісні випадки тяжкої імуноалергічної тромбоцитопенії (ГІТ). Частота виникнення досліджена недостатньо (див. розділ «Особливості застосування»).
Можливе безсимптомне та оборотне підвищення рівня тромбоцитів.
Геморагічна анемія.
При застосуванні гепаринів були зареєстровані поодинокі випадки некрозу шкіри, переважно у місці ін'єкції. Їм може передувати поява пурпури або інфільтрованих та болісних еритематозних плям. У таких випадках слід негайно припинити терапію.
Виникали нечасті прояви системних алергічних реакцій (анафілактичні/анафілактоїдні реакції, включаючи шок) або реакцій з боку шкіри (кропив'янка, свербіж, еритема, бульозні висипання), які в певних випадках могли призводити до припинення лікування. Як і при застосуванні нефракціонованих гепаринів, не виключена можливість розвитку остеопорозу при подовженні тривалості лікування.
Нефракціоновані гепарини можуть спричиняти гіпоальдостеронізм, який призводить до збільшення плазмових рівнів калію. Рідко може виникнути клінічно значуща гіперкаліємія, особливо у пацієнтів з хронічною нирковою недостатністю та цукровим діабетом.
Повідомлялося про випадки транзиторного підвищення рівнів трансаміназ, гепатоцелюлярного або холестатичного ураження печінки.
Зареєстровано декілька випадків гіперкаліємії.
Повідомлялося про виникнення головного болю, алопеції.
Дуже рідко реєструвалися випадки васкуліту внаслідок підвищення чутливості шкіри.
Досить рідко виникала гіпереозинофілія, як самостійно, так і на фоні шкірних реакцій, яка зникала після припинення лікування.
Термін придатності. 3 роки.
Умови зберігання. Зберігати у недоступному для дітей місці. Зберігати при температурі не вище 25 °C. Не заморожувати.
Упаковка. № 2: по 0,8 мл у шприц-дозі із захисною системою голки, по 2 шприц-дози у блістері, по 1 блістеру в картонній коробці.
Категорія відпуску. За рецептом.
Виробник. САНОФІ ВІНТРОП ІНДАСТРІА.
Місцезнаходження виробника та його адреса місця провадження діяльності.
180 рю Жан Жорес 94700 МЕЗОН-АЛЬФОР, Франція.
або
1051 бульвар Ендустрієль 76580 ЛЬО ТРЕ, Франція.
Заявник. ТОВ «Санофі-Авентіс Україна».
Інші медикаменти цього ж виробника
Форма: розчин для перорального застосування, № 10: по 10 мл в ампулі, по 10 ампул з двома лініями розлому у піддоні з картону, в картонній коробці
Форма: розчин для ін`єкцій, 100 Од./мл+33 мкг/мл, № 3 або № 5: по 3 мл у картріджі, вмонтованому в одноразову шприц-ручку; по 3 або по 5 шприц-ручок в картонній коробці. Голки в упаковку не включені.
Форма: таблетки, вкриті плівковою оболонкою, по 100 мг/25 мг, № 10 (10х1), № 30 (10х3), № 90 (10х9): по 10 таблеток у блістері; по 1, 3 або 9 блістерів у картонній коробці; № 15 (15х1), № 30 (15х2), № 90 (15х6): по 15 таблеток у блістері; по 1, 2 або 6 блістерів у картонній коробці
Форма: суспензія оральна, № 10; № 20 (10х2): по 5 мл у флаконі; по 10 флаконів, з’єднаних між собою поліетиленовою перемичкою, у касеті; по 1 або 2 касети в картонній коробці
Форма: суспензія оральна № 30: по 15 мл у пакеті; по 30 пакетів у картонній коробці